Przeciwciała stanowią jeden z najdoskonalej dopracowanych mechanizmów obronnych organizmu. Te wyspecjalizowane białka krążą w krwi i płynach ustrojowych, rozpoznając oraz neutralizując obce cząsteczki, takie jak bakterie, wirusy czy toksyny. Zrozumienie ich struktury, sposobu działania oraz roli w diagnostyce i terapii jest kluczowe nie tylko dla biologów i lekarzy, lecz także dla każdego, kto chce lepiej pojąć zasady funkcjonowania układu odpornościowego oraz podstawy współczesnej medycyny.
Budowa i różnorodność przeciwciał
Przeciwciała, nazywane również immunoglobulinami, to cząsteczki białkowe produkowane przez wyspecjalizowane komórki układu odpornościowego – limfocyty B oraz komórki plazmatyczne. Ich struktura jest wysublimowanym przykładem biologicznej inżynierii, pozwalającej na niezwykłą różnorodność i precyzję rozpoznawania obcych cząsteczek, czyli antygenów. Każde pojedyncze przeciwciało ma zdolność wiązania tylko określonego fragmentu antygenu, nazwanego epitopem.
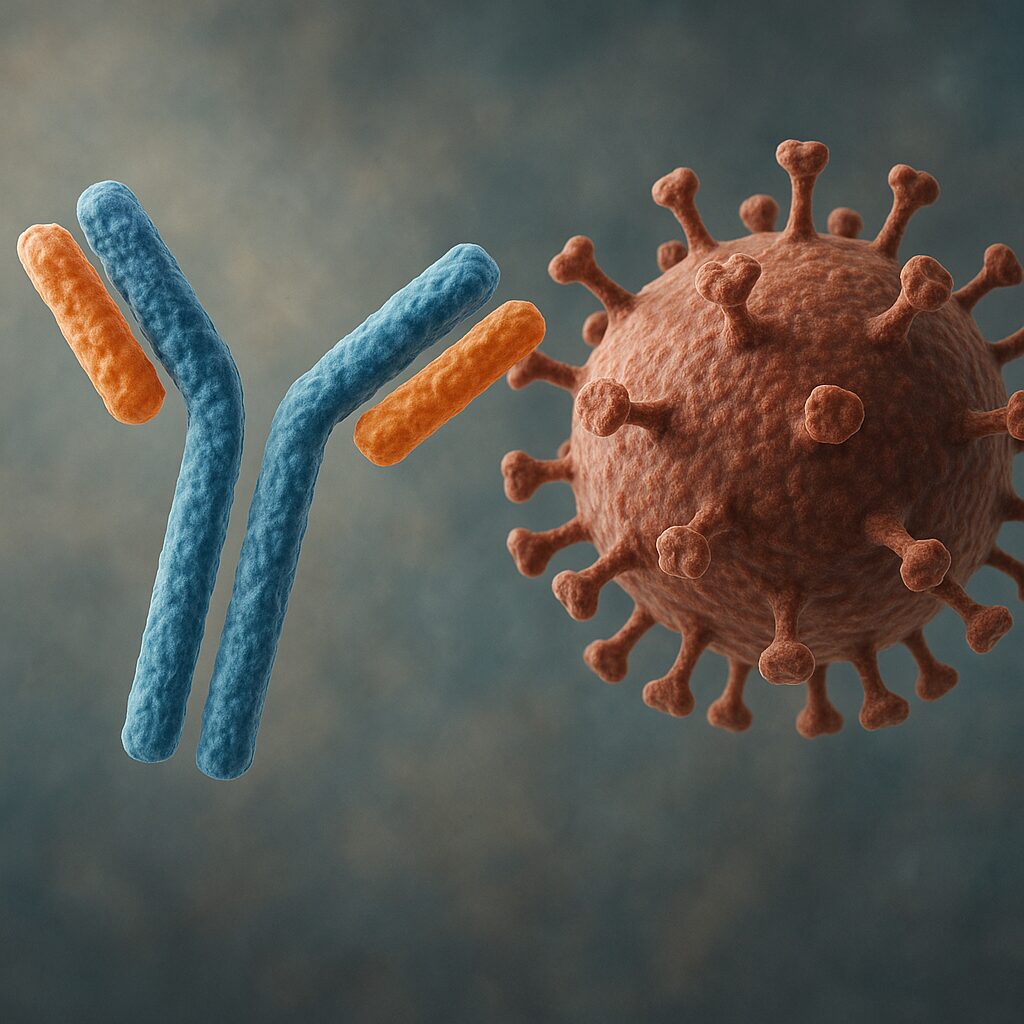
Klasyczne przeciwciało ma charakterystyczny kształt litery Y. Składa się z czterech łańcuchów polipeptydowych: dwóch identycznych ciężkich (H, od heavy) oraz dwóch identycznych lekkich (L, od light). Łańcuchy te połączone są mostkami dwusiarczkowymi, które stabilizują trójwymiarową strukturę cząsteczki. Każdy łańcuch dzieli się na część zmienną (V, od variable) oraz stałą (C, od constant). Części zmienne łańcuchów lekkich i ciężkich tworzą razem miejsca wiązania antygenu, nadając przeciwciału swoistą specyficzność.
Górne „ramiona” litery Y określane są jako fragment Fab (od fragment antigen-binding). To właśnie w obrębie fragmentów Fab obecne są regiony hiperzmienne, zwane CDR (complementarity-determining regions). Te niewielkie odcinki aminokwasów bezpośrednio kontaktują się z antygenem. Mimo że cała cząsteczka przeciwciała może liczyć kilkaset aminokwasów, to kilkanaście z nich w CDR decyduje o tym, jaki antygen zostanie rozpoznany. Dolna część litery Y, zwana fragmentem Fc (od fragment crystallizable), odpowiada za funkcje efektorowe – komunikację z innymi elementami układu odpornościowego, komórkami fagocytarnymi oraz białkami układu dopełniacza.
Istnieje kilka klas immunoglobulin: IgG, IgM, IgA, IgE oraz IgD. Różnią się one budową części stałej łańcucha ciężkiego, lokalizacją w organizmie, czasem półtrwania oraz zakresem pełnionych funkcji. IgG dominuje w surowicy krwi i jest główną klasą przeciwciał odpowiedzialną za długotrwałą ochronę. IgM pojawia się jako pierwsze w odpowiedzi na nowy antygen i zwykle tworzy formę pentameru, co zwiększa awidność, czyli łączną siłę wiązania wielu miejsc antygenowych.
IgA obecne są w wydzielinach śluzowych, takich jak ślina, łzy, śluz dróg oddechowych czy mleko matki. Stanowią istotny element lokalnej odporności na błonach śluzowych. IgE odgrywają kluczową rolę w reakcjach alergicznych oraz w odpowiedzi na pasożyty; wiążą się z receptorami na powierzchni komórek tucznych i bazofili, warunkując szybkie uwalnianie mediatorów zapalnych. IgD występują głównie jako receptory B-komórkowe na dziewiczych limfocytach B i ich funkcja nie jest tak dobrze poznana jak pozostałych klas.
Różnorodność przeciwciał wynika z zaskakująco ekonomicznego rozwiązania genetycznego. Geny kodujące części zmienne łańcuchów lekkich i ciężkich zorganizowane są w segmenty: V (variable), D (diversity – tylko dla łańcuchów ciężkich) oraz J (joining). W procesie rozwoju limfocytu B dochodzi do losowej rekombinacji tych segmentów, co tworzy ogromny repertuar możliwych kombinacji. Dodatkowe źródło różnorodności zapewnia niedokładne łączenie fragmentów genów oraz mutacje somatyczne zachodzące w trakcie odpowiedzi immunologicznej. Dzięki temu organizm może wytworzyć miliardy unikalnych wariantów przeciwciał, zdolnych potencjalnie rozpoznać niemal każdy napotkany antygen.
Niezwykła plastyczność przeciwciał sprawia, że są one centralnym elementem tzw. odporności swoistej. Układ odpornościowy nie musi z góry „znać” struktury wszystkich możliwych patogenów – wystarczy, że dysponuje mechanizmem generowania ogromnej liczby potencjalnych receptorów i wybierania tych, które najlepiej dopasowują się do pojawiającego się zagrożenia. Przeciwciała są więc molekularną odpowiedzią na problem rozpoznawania nieskończonej liczby obcych cząsteczek przy ograniczonym genomie.
Jak działają przeciwciała w układzie odpornościowym
Rola przeciwciał w organizmie wykracza daleko poza samo wiązanie antygenu. Proces ich działania to wieloetapowa sekwencja zdarzeń, która rozpoczyna się w momencie pierwszego kontaktu organizmu z obcym patogenem. Antygeny przenikające przez skórę, błony śluzowe lub krew są wychwytywane między innymi przez komórki prezentujące antygen – takie jak dendrytyczne komórki prezentujące, które następnie migrują do węzłów chłonnych. Tam informacje o antygenie przekazywane są limfocytom T pomocniczym, a te z kolei aktywują limfocyty B rozpoznające ten sam antygen za pomocą receptora BCR, będącego w istocie związanym z błoną przeciwciałem.
Po aktywacji limfocyty B przechodzą intensywne podziały i różnicowanie, tworząc komórki plazmatyczne wydzielające duże ilości rozpuszczalnych immunoglobulin. Początkowo dominują przeciwciała klasy IgM, ale w trakcie tzw. przełączania klas (class switch recombination) komórki mogą zacząć produkować IgG, IgA lub IgE o tej samej specyficzności antygenowej, ale odmiennych funkcjach efektorowych. Proces ten zachodzi w ośrodkach rozmnażania w obrębie grudek chłonnych, gdzie dochodzi również do dojrzewania powinowactwa – selekcji tych komórek B, których przeciwciała wiążą antygen najsilniej.
Gdy przeciwciało zwiąże swój antygen, może pełnić kilka zasadniczych funkcji ochronnych. Jedną z nich jest neutralizacja, czyli bezpośrednie unieszkodliwienie patogenu lub toksyny. Przeciwciała przyłączone do białek kolca wirusa mogą np. uniemożliwić mu wnikanie do komórek gospodarza. W przypadku toksyn bakteryjnych przeciwciała mogą blokować miejsca wiązania toksyny na powierzchni komórek, zapobiegając uszkodzeniom tkanek. Neutralizacja jest szczególnie istotna w ochronie przed wirusami oddechowymi oraz toksynami bakteryjnymi wywołującymi ciężkie zatrucia.
Kolejnym mechanizmem jest opsonizacja. Przeciwciała oblepiają powierzchnię patogenu, a ich fragmenty Fc są rozpoznawane przez receptory na powierzchni fagocytów – makrofagów i neutrofilów. Dzięki temu patogen jest łatwiej „zjadany” i niszczony. Opsonizacja zwiększa efektywność fagocytozy nawet wielokrotnie, stanowiąc kluczowy element obrony przeciw drobnoustrojom otoczonym kapsułą, które w innym wypadku byłyby trudniej rozpoznawalne.
Istotną rolę odgrywa również aktywacja układu dopełniacza – kaskady białek osocza, które po aktywacji mogą prowadzić do lizy (rozpadu) komórek bakteryjnych, wzmocnienia stanu zapalnego oraz dalszej opsonizacji. Niektóre klasy przeciwciał, zwłaszcza IgM i IgG1/IgG3, są szczególnie efektywne w inicjowaniu klasycznej drogi aktywacji dopełniacza. Po przyłączeniu się do powierzchni patogenu ich fragment Fc wiąże pierwszy składnik dopełniacza, uruchamiając kaskadę reakcji enzymatycznych prowadzących do powstania kompleksu atakującego błonę.
Przeciwciała uczestniczą również w reakcjach cytotoksyczności zależnej od przeciwciał (ADCC – antibody-dependent cellular cytotoxicity). W tym mechanizmie komórki, takie jak komórki NK, rozpoznają fragment Fc przeciwciał związanych z powierzchnią zakażonej lub nowotworowej komórki. Po przyłączeniu dochodzi do uwolnienia cytotoksycznych ziarnistości, które doprowadzają do śmierci celu. ADCC stanowi ważny element nadzorowania i eliminacji komórek zmienionych nowotworowo oraz zakażonych niektórymi wirusami.
Nie sposób pominąć roli pamięci immunologicznej, w której przeciwciała odgrywają centralną funkcję. Po ustąpieniu ostrej fazy infekcji część limfocytów B przekształca się w komórki pamięci. Przez lata krążą one w organizmie, gotowe do szybkiej reaktywacji po ponownym kontakcie z tym samym antygenem. Dzięki temu wtórna odpowiedź immunologiczna jest szybsza, silniejsza i bardziej specyficzna. To właśnie istnienie komórek B pamięci oraz długowiecznych komórek plazmatycznych umożliwia długotrwałą ochronę po przebytej infekcji lub po szczepieniu.
Immunoglobuliny uczestniczą także w mechanizmach regulacji odpowiedzi immunologicznej. Przeciwciała mogą tworzyć kompleksy z antygenami, które następnie wiążą się z receptorami Fc na powierzchni limfocytów B i innych komórek, hamując nadmierną aktywność immunologiczną. Taki sprzężeniowy mechanizm zwrotny stanowi zabezpieczenie przed nadmierną produkcją przeciwciał i potencjalnym uszkodzeniem tkanek własnych, choć jego zaburzenia mogą prowadzić do powstania chorób autoimmunologicznych.
Należy podkreślić, że choć przeciwciała są niezwykle skutecznym narzędziem obrony, ich działanie może też okazać się niekorzystne. W reakcjach alergicznych IgE wiąże alergeny, co prowadzi do aktywacji komórek tucznych i gwałtownego wyrzutu histaminy oraz innych mediatorów, wywołując objawy takie jak pokrzywka, obrzęk czy skurcz oskrzeli. W chorobach autoimmunologicznych pojawiają się z kolei przeciwciała skierowane przeciwko własnym strukturom organizmu, co prowadzi do przewlekłego stanu zapalnego i uszkodzeń tkanek.
Przeciwciała w diagnostyce i terapii
Współczesna medycyna i biotechnologia w szerokim stopniu wykorzystują wyjątkową swoistość przeciwciał. W diagnostyce laboratoryjnej są one podstawowym narzędziem do wykrywania obecności antygenów lub innych przeciwciał w surowicy pacjenta. Klasyczne testy serologiczne, takie jak ELISA (enzyme-linked immunosorbent assay), immunofluorescencja, Western blot czy szybkie testy kasetkowe (point-of-care) opierają się na reakcji antygen–przeciwciało. Dzięki nim można z dużą czułością i specyficznością wykrywać infekcje wirusowe i bakteryjne, monitorować odpowiedź poszczepienną, badać poziom hormonów, a nawet oznaczać markery nowotworowe.
Kluczowym przełomem było opracowanie techniki otrzymywania przeciwciał monoklonalnych. Są to przeciwciała produkowane przez jedną klonalnie wyizolowaną linię komórek, co oznacza, że wszystkie cząsteczki mają identyczną specyficzność wobec określonego epitopu. Technologia hybrydom, za którą przyznano Nagrodę Nobla, polega na fuzji limfocytu B produkującego pożądane przeciwciało z nieśmiertelną komórką nowotworową szpiczaka. Powstały hybrydom może być hodowany praktycznie bez ograniczeń, zapewniając niekończące się źródło identycznych przeciwciał.
Przeciwciała monoklonalne zrewolucjonizowały zarówno diagnostykę, jak i terapie celowane. W onkologii stosuje się je do wiązania specyficznych antygenów nowotworowych obecnych na powierzchni komórek raka. Po przyłączeniu mogą one aktywować komórki układu odpornościowego, blokować receptory wzrostowe, hamować angiogenezę lub bezpośrednio dostarczać tokson lub radioizotop do komórki nowotworowej. Przykładem są przeciwciała skierowane przeciw receptorom HER2, EGFR czy CD20, które znacząco poprawiły rokowania wielu pacjentów.
Nie mniej istotne miejsce przeciwciała zajmują w leczeniu chorób zapalnych i autoimmunologicznych. Przeciwciała monoklonalne mogą blokować działanie cytokin prozapalnych, takich jak TNF-α czy interleukiny, ograniczając destrukcyjny stan zapalny w reumatoidalnym zapaleniu stawów, nieswoistych zapaleniach jelit i innych schorzeniach. Inne przeciwciała celują w cząsteczki powierzchniowe limfocytów, modulując nadmiernie aktywną odpowiedź immunologiczną. W ten sposób możliwe jest selektywne wygaszanie patologicznych procesów, przy mniejszym ryzyku uogólnionej immunosupresji.
Osobny obszar stanowią terapie przeciwwirusowe i przeciwbakteryjne oparte na przeciwciałach. Swoiste immunoglobuliny, pozyskiwane z osocza osób ozdrowieńców lub z surowicy zwierząt immunizowanych danym antygenem, mogą być wykorzystywane w profilaktyce poekspozycyjnej oraz w leczeniu ciężkich zakażeń. Takie preparaty immunoglobulin stosuje się np. po narażeniu na wirus wścieklizny, tężca czy w zakażeniach wirusem RS u niemowląt. W ostatnich latach rozwija się także inżynieria przeciwciał neutralizujących z wysokim powinowactwem do konkretnych białek wirusowych, co znalazło odzwierciedlenie w terapii niektórych zakażeń.
Przeciwciała są również kluczowe w profilaktyce czynnej, czyli w szczepieniach. Choć szczepionki nie zawierają zazwyczaj gotowych przeciwciał (z wyjątkiem strategii biernej immunizacji), ich głównym celem jest stymulacja organizmu do wytworzenia długotrwałej odpowiedzi humoralnej. Po podaniu antygenu w postaci inaktywowanego patogenu, jego fragmentów białkowych lub materiału genetycznego, limfocyty B uczą się rozpoznawać ten antygen i produkować swoiste immunoglobuliny ochronne. W przypadku patogenów o dużym znaczeniu epidemiologicznym projektowanie antygenów szczepionkowych koncentruje się na tych fragmentach białek, które są najlepiej rozpoznawane przez neutralizujące przeciwciała.
Przy projektowaniu nowych terapii wykorzystuje się zaawansowaną inżynierię białek. Przeciwciała można modyfikować genetycznie, tworząc fragmenty Fab, scFv (single-chain variable fragment) czy przeciwciała dwuspecyficzne, które jednocześnie wiążą dwa różne antygeny. Takie chimeryczne konstrukty pozwalają na łączenie komórki efektorowej układu odpornościowego z komórką nowotworową lub na jednoczesne blokowanie kilku szlaków sygnałowych. Rozwija się również dziedzina tzw. nanociał, inspirowanych naturalnymi przeciwciałami wielbłądowatych, które są mniejsze i mogą penetrować trudno dostępne tkanki.
W diagnostyce obrazowej używa się przeciwciał sprzężonych z radioizotopami lub znacznikami fluorescencyjnymi. Po podaniu pacjentowi takie koniugaty gromadzą się w tkankach zawierających dany antygen, umożliwiając wykrycie ognisk nowotworu, procesów zapalnych lub zmian zwyrodnieniowych. Technika ta, określana jako immunoscynygrafia lub immuno-PET, łączy wysoką swoistość rozpoznawania z możliwościami współczesnych metod obrazowania medycznego.
Jednocześnie stosowanie immunoglobulin terapeutycznych wiąże się z licznymi wyzwaniami. Mogą one wywoływać reakcje alergiczne, w tym anafilaksję, zaburzać fizjologiczną równowagę układu odpornościowego, a także prowadzić do rozwoju oporności nowotworów poprzez zmiany w antygenach docelowych. Dlatego projektowanie nowych leków opartych na przeciwciałach wymaga dokładnego zrozumienia zarówno biologii samego antygenu, jak i kontekstu immunologicznego, w którym terapia będzie stosowana. Niezbędne jest także monitorowanie pojawiania się przeciwciał przeciwleczniczych, które mogą neutralizować działanie podawanego leku lub przyspieszać jego eliminację.
Przyszłość badań nad przeciwciałami obejmuje projektowanie w pełni syntetycznych bibliotek immunoglobulin, wykorzystywanych do selekcji cząsteczek o pożądanych właściwościach, tworzenie personalizowanych terapii dopasowanych do profilu antygenowego guza danego pacjenta oraz łączenie przeciwciał z innymi formami immunoterapii, takimi jak komórki CAR-T. Coraz większe znaczenie zyskują również przeciwciała wykorzystywane poza medycyną kliniczną: w badaniach naukowych, analizie żywności, ochronie środowiska oraz w przemyśle biotechnologicznym.
Znaczenie przeciwciał w życiu codziennym i badaniach naukowych
Choć przeciwciała kojarzą się głównie z procesami chorobowymi i leczeniem, ich wpływ na codzienne życie jest znacznie szerszy. Obecność i poziom specyficznych immunoglobulin stanowi odzwierciedlenie kontaktów organizmu z otaczającym światem biologicznym. Badania serologiczne pozwalają ustalić, jakie infekcje przeszliśmy w przeszłości, na które choroby nabyliśmy trwałą lub czasową odporność oraz jak skuteczne okazały się szczepienia. Analiza profilu przeciwciał staje się również narzędziem w epidemiologii, umożliwiając ocenę rozpowszechnienia danego patogenu w populacji.
W życiu codziennym korzystamy nieświadomie z wielu wyrobów diagnostycznych opartych na przeciwciałach. Domowe testy ciążowe, testy na obecność narkotyków, szybkie testy wykrywające infekcje wirusowe czy bakteryjne – wszystkie bazują na tym samym mechanizmie: selektywnym wiązaniu antygenu przez przeciwciało unieruchomione na membranie. Rezultatem jest często prosta zmiana barwy w określonym miejscu paska testowego, będąca wizualizacją reakcji immunochemicznej.
W laboratoriach badawczych immunoglobuliny są jednym z podstawowych narzędzi pracy. Pozwalają na precyzyjne wykrywanie białek w komórkach i tkankach, śledzenie szlaków syignałowych, oznaczanie lokalizacji struktur subkomórkowych. Techniki takie jak immunohistochemia, cytometria przepływowa czy immunoprecypitacja opierają się na stosowaniu specyficznych przeciwciał skierowanych przeciw konkretnym białkom. Dzięki nim możliwe jest badanie procesów komórkowych z niespotykaną wcześniej dokładnością, co otwiera drogę do poznawania nowych mechanizmów molekularnych.
W biologii rozwojowej przeciwciała wykorzystuje się do śledzenia ekspresji genów na poziomie białkowym w różnych etapach rozwoju zarodka. W neurobiologii umożliwiają one identyfikację podtypów neuronów oraz badanie zmian w strukturze synaps. W biologii roślin stosuje się je do detekcji białek odpowiedzialnych za odporność na patogeny, gospodarkę hormonalną czy transport substancji. W ten sposób immunoglobuliny stają się uniwersalnym narzędziem łączącym różne dziedziny nauk biologicznych.
Przeciwciała mają także rosnące znaczenie w przemyśle spożywczym i ochronie środowiska. Dzięki testom immunologicznym można wykrywać śladowe ilości alergenów w produktach żywnościowych, monitorować zanieczyszczenia mikrobiologiczne w wodzie pitnej, a nawet identyfikować nielegalne dodatki czy zafałszowania żywności. W badaniach ekologicznych używa się ich do monitorowania obecności patogenów w populacjach dzikich zwierząt, co ma znaczenie dla ochrony bioróżnorodności oraz przewidywania ryzyka zoonoz, czyli chorób przenoszonych ze zwierząt na ludzi.
Na poziomie indywidualnym istotne jest też zrozumienie, jak styl życia wpływa na funkcjonowanie układu odpornościowego i produkcję przeciwciał. Przewlekły stres, nieprawidłowa dieta, niedobór snu czy palenie tytoniu mogą zaburzać właściwą odpowiedź humoralną, zmniejszać skuteczność szczepień i sprzyjać nawracającym infekcjom. Z kolei aktywność fizyczna, zróżnicowana dieta bogata w mikroelementy oraz odpowiednia ilość snu wspierają prawidłową syntezę i dojrzewanie przeciwciał, wzmacniając ogólną homeostazę organizmu.
Dla naukowców przeciwciała są nie tylko narzędziem, ale także źródłem informacji o ewolucji układu odpornościowego. Badania porównawcze immunoglobulin różnych gatunków ujawniają, jak w toku milionów lat selekcji naturalnej powstawały coraz bardziej skomplikowane mechanizmy rozpoznawania obcych cząsteczek. Analiza sekwencji genów kodujących części zmienne pozwala śledzić procesy rekombinacji i mutacji somatycznych, które napędzają ewolucję wewnątrzorganizmalnych bibliotek przeciwciał.
W kontekście globalnym przeciwciała odgrywają istotną rolę w walce z nowo pojawiającymi się chorobami zakaźnymi. Gdy dochodzi do wybuchu epidemii, jednym z pierwszych kroków naukowców jest izolacja i charakterystyka neutralizujących przeciwciał od osób, które przeszły infekcję. Te immunoglobuliny stają się wzorcem do projektowania szczepionek, terapii biernych oraz do oceny, jak długo utrzymuje się odporność populacyjna. Badania nad przeciwciałami stanowią zatem podstawę przygotowywania się na przyszłe zagrożenia zdrowia publicznego.
Znaczenie przeciwciał widoczne jest również w rozwoju medycyny spersonalizowanej. Analiza profilu immunoglobulin może dostarczać informacji o indywidualnej podatności na choroby, przebytych zakażeniach czy odpowiedzi na leczenie. Coraz częściej bada się autoprzeciwciała jako potencjalne biomarkery wczesnych stadiów chorób autoimmunologicznych lub nowotworowych. W połączeniu z danymi genetycznymi i klinicznymi pozwala to budować bardziej precyzyjne modele rokownicze oraz dobierać terapie dostosowane do konkretnego pacjenta.
Przeciwciała stanowią również inspirację dla nowych technologii poza biologią i medycyną. Zasady swoistego wiązania molekuł liganda przez receptor wykorzystuje się w projektowaniu biosensorów, materiałów inteligentnych oraz systemów detekcji chemicznej. Strukturalne podobieństwo miejsc wiążących antygen do innych interfejsów białko–białko stanowi punkt wyjścia do projektowania sztucznych receptorów o pożądanych właściwościach. W ten sposób koncepcja przeciwciała wychodzi poza ramy układu immunologicznego i staje się uniwersalnym motywem w inżynierii molekularnej.
Należy jednak pamiętać, że mimo ogromnego postępu w badaniach, wciąż istnieje wiele otwartych pytań. Nie do końca zrozumiano wszystkie mechanizmy kontrolujące przełączanie klas, pełną rolę niektórych izotypów czy czynniki determinujące powstawanie patogennych autoprzeciwciał. Badania nad mikrośrodowiskiem węzłów chłonnych, interakcjami między komórkami dendrytycznymi, limfocytami T i B, a także wpływem mikrobioty jelitowej na kształtowanie się repertuaru przeciwciał są obecnie jednym z najbardziej dynamicznie rozwijających się obszarów immunologii.
Przeciętna osoba rzadko zdaje sobie sprawę, że w każdej sekundzie w jej organizmie powstają i obumierają ogromne liczby limfocytów B, a w krwiobiegu krąży złożona mieszanina immunoglobulin skierowanych przeciw niezliczonym antygenom. Ten dynamiczny proces, precyzyjnie regulowany na wielu poziomach, zapewnia ciągłą ochronę przed drobnoustrojami, przy jednoczesnym zachowaniu tolerancji wobec własnych tkanek. Zrozumienie natury przeciwciał pozwala lepiej docenić złożoność procesów biologicznych, które podtrzymują zdrowie i umożliwiają rozwój współczesnych strategii terapeutycznych.
FAQ – najczęstsze pytania o przeciwciała
Co to jest przeciwciało i czym różni się od antygenu?
Przeciwciało to białko produkowane przez limfocyty B, zdolne do swoistego wiązania określonego antygenu, czyli obcej cząsteczki rozpoznawanej przez układ odpornościowy. Antygenem może być fragment białka, polisacharyd, czasem mała cząsteczka związana z nośnikiem. Przeciwciało działa jak klucz dopasowany do konkretnego zamka – epitopu antygenu – umożliwiając jego neutralizację, oznakowanie do zniszczenia lub usunięcie z organizmu. Antygen jest więc celem, a przeciwciało narzędziem rozpoznania i reakcji.
Jak organizm wytwarza tak ogromną różnorodność przeciwciał?
Różnorodność przeciwciał wynika z kilku mechanizmów genetycznych. Geny części zmiennej łańcuchów lekkich i ciężkich zbudowane są z wielu segmentów V, D i J, które podczas rozwoju limfocytu B losowo się łączą. Dodatkowo dochodzi do niedokładnego sklejenia fragmentów, wstawiania lub usuwania nukleotydów oraz mutacji somatycznych w ośrodkach rozmnażania w węzłach chłonnych. Powstaje w ten sposób ogromny repertuar receptorów BCR. Selekcja pozytywna i negatywna utrwala te kombinacje, które rozpoznają obce antygeny, a nie reagują silnie z własnymi tkankami.
Czym różnią się klasy przeciwciał: IgG, IgM, IgA, IgE i IgD?
Klasy immunoglobulin różnią się budową łańcucha ciężkiego, rozmieszczeniem w organizmie i funkcjami. IgM pojawia się jako pierwsze w ostrej fazie odpowiedzi i często tworzy pentamery. IgG dominuje w surowicy, zapewnia długotrwałą ochronę i przechodzi przez łożysko. IgA występuje głównie w wydzielinach śluzowych, chroniąc bariery zewnętrzne. IgE odpowiada za reakcje alergiczne i obronę przed pasożytami, wiążąc się z komórkami tucznymi. IgD pełni przede wszystkim rolę receptorów na dziewiczych limfocytach B. Wszystkie klasy współpracują, tworząc złożony system obronny.
Jaką rolę odgrywają przeciwciała w szczepieniach?
Szczepionki dostarczają organizmowi antygen lub jego fragment w bezpiecznej formie, pobudzając limfocyty B do wytwarzania swoistych przeciwciał oraz komórek pamięci. Dzięki temu przy późniejszym kontakcie z prawdziwym patogenem układ odpornościowy reaguje dużo szybciej i silniej, często zapobiegając rozwinięciu się choroby. Poziom przeciwciał po szczepieniu można mierzyć testami serologicznymi, co pozwala ocenić, czy doszło do wytworzenia ochronnej odpowiedzi. Niektóre szczepienia wymagają dawek przypominających, aby utrzymać odpowiednio wysoki poziom immunoglobulin przez wiele lat.
Czym są przeciwciała monoklonalne i do czego się je stosuje?
Przeciwciała monoklonalne to identyczne cząsteczki, wszystkie rozpoznające ten sam epitop antygenu. Otrzymuje się je z pojedynczej linii komórkowej, np. hybrydomu. W medycynie wykorzystuje się je jako leki celowane w onkologii, chorobach autoimmunologicznych i zapalnych, ale też jako narzędzia diagnostyczne. Mogą blokować receptory komórkowe, neutralizować cytokiny, oznaczać komórki nowotworowe do zniszczenia lub przenosić toksyny czy radioizotopy. Dzięki swojej swoistości pozwalają precyzyjnie oddziaływać na wybrane elementy układu biologicznego, minimalizując działania uboczne.