Układ hormonalny, nazywany również układem dokrewnym, stanowi jeden z najważniejszych systemów regulacyjnych organizmu człowieka. Współdziała on z układem nerwowym, ale działa w inny sposób – zamiast impulsów elektrycznych wykorzystuje związki chemiczne, zwane hormonami, które rozprowadzane są z krwią po całym ciele. Zrozumienie roli i funkcjonowania układu hormonalnego jest kluczem do pojęcia, jak organizm utrzymuje równowagę wewnętrzną, rozwija się, reaguje na stres, głód, wysiłek czy zmiany środowiska.
Podstawy budowy i działania układu hormonalnego
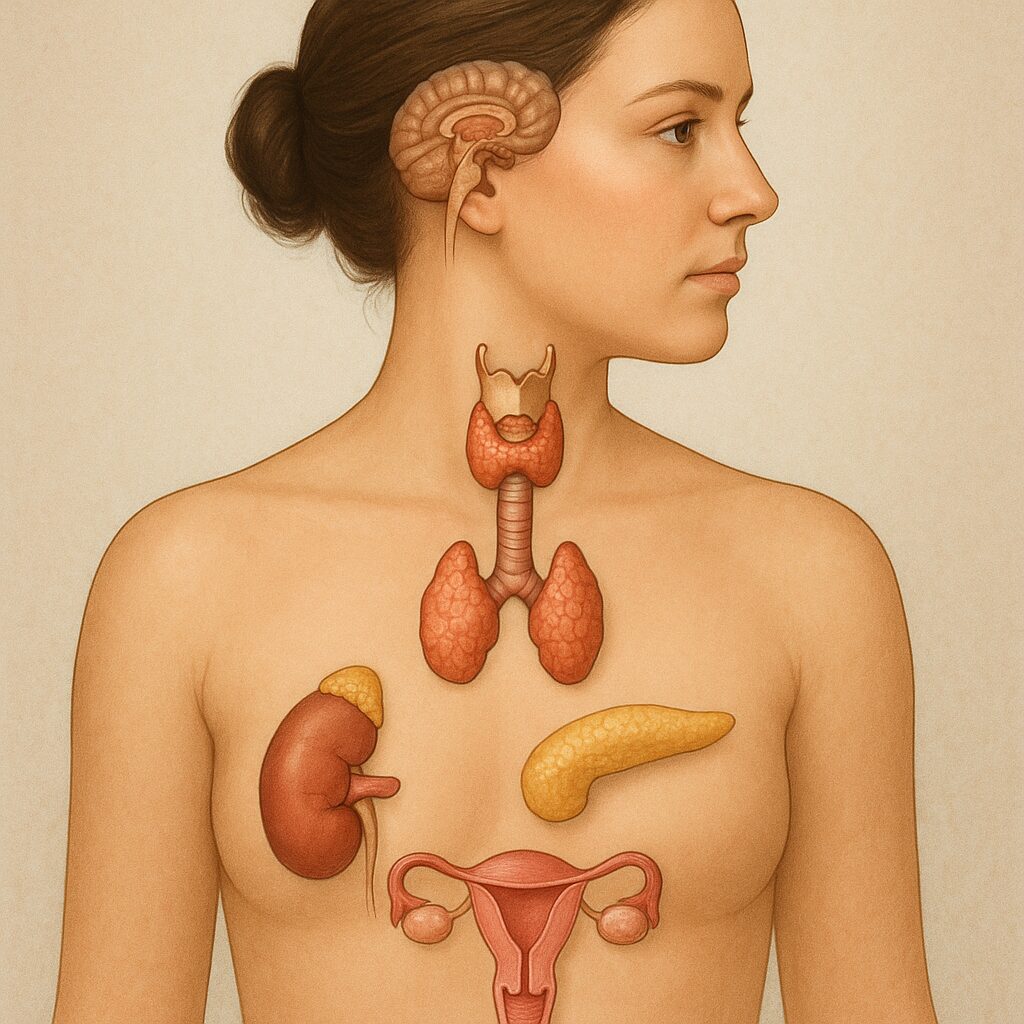
Układ hormonalny tworzą przede wszystkim gruczoły dokrewne, czyli takie, które nie mają przewodów wyprowadzających. Zamiast wydzielać substancje na zewnątrz ciała lub do światła narządów, uwalniają one hormony bezpośrednio do krwi lub limfy. Te chemiczne „posłańce” wędrują do tkanek docelowych, gdzie wywołują ściśle określone efekty, zależne od rodzaju hormonu i rodzaju komórek, na które działają.
Gruczoły dokrewne obejmują między innymi: podwzgórze, przysadkę, tarczycę, przytarczyce, nadnercza, trzustkę (część dokrewną), a także gonady – jajniki u kobiet i jądra u mężczyzn. Niektóre inne narządy, takie jak nerki, serce czy tkanka tłuszczowa, również wydzielają hormony, choć tradycyjnie nie zawsze są kojarzone z klasycznym układem hormonalnym.
Kluczową cechą działania hormonów jest ich swoistość. Każdy hormon działa tylko na komórki wyposażone w odpowiednie receptory – specjalne białka, które rozpoznają i wiążą konkretną cząsteczkę. Receptory te mogą znajdować się na powierzchni komórki lub wewnątrz niej, w cytoplazmie lub jądrze. Po związaniu hormonu z receptorem uruchamiany jest kaskadowy ciąg reakcji biochemicznych, prowadzących do zmiany aktywności genów, enzymów czy transporterów błonowych.
Do głównych klas chemicznych hormonów należą peptydy i białka (np. insulina, hormon wzrostu), pochodne aminokwasów (np. adrenalina, tyroksyna) oraz hormony steroidowe (np. kortyzol, estrogeny, testosteron). Hormony peptydowe zazwyczaj działają szybko i krótkotrwale, wiążąc się z receptorami błonowymi, natomiast hormony steroidowe przenikają przez błonę komórkową i wpływają na ekspresję genów, wywołując efekty wolniejsze, ale utrzymujące się dłużej.
Regulacja wydzielania hormonów najczęściej opiera się na mechanizmach sprzężenia zwrotnego, przede wszystkim ujemnego. Oznacza to, że zwiększone stężenie danego hormonu w krwiobiegu hamuje dalsze jego wydzielanie, co zapobiega nadmiernym wahaniom i utrzymuje względną stabilność środowiska wewnętrznego – tak zwaną homeostazę. W ten sposób układ hormonalny nieustannie „dostraja” pracę narządów do aktualnych potrzeb organizmu.
Najważniejsze gruczoły i ich hormony
Choć układ hormonalny stanowi spójny system, można wyróżnić w nim szczególnie istotne „centra dowodzenia” oraz wyspecjalizowane gruczoły pełniące ściśle określone funkcje. Ich współdziałanie tworzy złożoną sieć zależności, w której zaburzenie jednego elementu często wpływa na całość organizmu.
Podwzgórze i przysadka – nadrzędni regulatorzy
Podwzgórze, będące częścią mózgu, łączy układ nerwowy z hormonalnym. Wytwarza ono hormony uwalniające i hamujące, które sterują aktywnością przysadki mózgowej, oraz hormony magazynowane w tylnym płacie przysadki, takie jak wazopresyna i oksytocyna. Przysadka, nazywana niekiedy „gruczołem nadrzędnym”, wydziela z kolei hormony regulujące pracę innych gruczołów dokrewnych – tarczycy, nadnerczy, gonad – oraz hormony działające bezpośrednio na tkanki.
Do najważniejszych hormonów przysadki przedniego płata należą: hormon tyreotropowy (TSH), adrenokortykotropowy (ACTH), folikulotropowy (FSH), luteinizujący (LH), prolaktyna oraz hormon wzrostu (GH). Każdy z nich pełni odmienną rolę, jednak wszystkie są podporządkowane nadrzędnej kontroli podwzgórza i sprzężeniom zwrotnym, w których uczestniczą hormony obwodowe.
Tarczyca i przytarczyce – metabolizm i gospodarka wapniowa
Tarczyca znajduje się w przedniej części szyi i wytwarza głównie tyroksynę (T4) oraz trijodotyroninę (T3). Hormony te regulują tempo przemiany materii, wpływają na zużycie tlenu przez tkanki, produkcję ciepła, rozwój układu nerwowego i wzrost organizmu. Ich synteza wymaga obecności jodu, dlatego odpowiednia podaż tego pierwiastka w diecie ma zasadnicze znaczenie dla prawidłowego funkcjonowania tarczycy.
Bezpośrednio za tarczycą lub w jej obrębie znajdują się zazwyczaj cztery przytarczyce, niewielkie gruczoły wydzielające parathormon (PTH). Hormon ten odgrywa kluczową rolę w regulacji stężenia wapnia we krwi – pobudza uwalnianie wapnia z kości, zwiększa jego wchłanianie w jelicie (pośrednio, przez wpływ na aktywację witaminy D) i zmniejsza wydalanie z moczem. Współdziałanie parathormonu, kalcytoniny (hormonu tarczycy) oraz aktywnej formy witaminy D kształtuje równowagę mineralną kości i zębów.
Nadnercza – odpowiedź na stres i regulacja ciśnienia
Nadnercza to parzyste gruczoły położone na górnych biegunach nerek. Składają się z kory i rdzenia, które różnią się zarówno budową, jak i wydzielanymi hormonami. Kora nadnerczy wytwarza m.in. glikokortykosteroidy (np. kortyzol), mineralokortykosteroidy (np. aldosteron) oraz niewielkie ilości androgenów. Kortyzol wpływa na metabolizm białek, tłuszczów i węglowodanów, reakcje zapalne oraz adaptację do stresu. Aldosteron reguluje gospodarkę sodowo-potasową i objętość płynów ustrojowych, co przekłada się na ciśnienie tętnicze krwi.
Rdzeń nadnerczy wydziela głównie adrenalinę i noradrenalinę, katecholaminy odpowiedzialne za reakcję „walcz lub uciekaj”. Działają one szybko i krótkotrwale, zwiększając częstość akcji serca, rozszerzając oskrzela, podnosząc poziom glukozy we krwi i kierując krew do mięśni szkieletowych. Współpraca rdzenia nadnerczy z autonomicznym układem nerwowym pozwala na błyskawiczne przystosowanie się organizmu do nagłych wyzwań.
Trzustka – kontrola gospodarki glukozowej
Trzustka jest narządem o podwójnej funkcji: zewnątrzwydzielniczej (trawiennej) i dokrewnej. Część dokrewna tworzy tzw. wyspy trzustkowe, w których produkowane są hormony regulujące poziom glukozy we krwi. Najważniejsze z nich to insulina i glukagon. Insulina obniża stężenie glukozy, ułatwiając jej wnikanie do komórek i sprzyjając magazynowaniu w postaci glikogenu oraz tłuszczu. Glukagon działa przeciwnie – uwalnia glukozę z magazynów wątrobowych, podnosząc jej poziom we krwi.
Równowaga między działaniem insuliny i glukagonu jest niezbędna dla utrzymania prawidłowego stężenia glukozy, co ma kluczowe znaczenie dla funkcjonowania mózgu i mięśni. Zaburzenia w wydzielaniu lub działaniu insuliny prowadzą do rozwoju cukrzycy, choroby przewlekłej o poważnych następstwach, obejmujących uszkodzenie naczyń krwionośnych, nerwów, nerek i siatkówki oka.
Gonady – hormony płciowe i ich znaczenie
Jajniki u kobiet i jądra u mężczyzn są jednocześnie narządami rozrodczymi i gruczołami dokrewnymi. Wytwarzają one hormony płciowe, które determinują płeć biologiczną, rozwój cech płciowych, płodność oraz wiele aspektów zachowania. U kobiet głównymi hormonami są estrogeny i progesteron, u mężczyzn – androgeny, z których najważniejszy jest testosteron.
Estrogeny wpływają na rozwój narządów płciowych, kształtowanie sylwetki, gęstość kości, metabolizm lipidów i funkcjonowanie naczyń. Progesteron przygotowuje błonę śluzową macicy na przyjęcie zarodka i utrzymanie ciąży. Testosteron odpowiada za rozwój narządów płciowych męskich, zwiększenie masy mięśniowej, gęstość kości, owłosienie typu męskiego i charakterystyczne cechy psychofizyczne. Działanie hormonów płciowych nie ogranicza się jednak do rozrodu – wpływają one na nastrój, funkcje poznawcze i ogólny stan zdrowia.
Rola układu hormonalnego w utrzymaniu homeostazy
Układ hormonalny jest jednym z głównych strażników równowagi wewnętrznej organizmu. Homeostaza oznacza zdolność do utrzymania względnie stałych parametrów fizjologicznych – temperatury ciała, stężenia glukozy, poziomu elektrolitów, ciśnienia krwi czy pH płynów ustrojowych – pomimo zmieniających się warunków zewnętrznych i wewnętrznych. Hormony reagują na nawet niewielkie odchylenia od wartości optymalnych, uruchamiając mechanizmy przywracające równowagę.
Przykładem takiego mechanizmu jest kontrola gospodarki glukozowej. Po posiłku wzrasta stężenie glukozy we krwi, co stymuluje wydzielanie insuliny przez trzustkę. Insulina umożliwia komórkom pobieranie glukozy, a wątrobie i mięśniom jej magazynowanie. Gdy poziom glukozy zaczyna spadać, wydzielanie insuliny maleje, a rośnie wydzielanie glukagonu, który mobilizuje rezerwy energetyczne. Dzięki temu organizm ma zapewniony stały dostęp do energii, nawet między posiłkami.
Innym kluczowym przykładem jest regulacja gospodarki wodno-elektrolitowej oraz ciśnienia krwi. Wazopresyna, produkowana w podwzgórzu i uwalniana z tylnego płata przysadki, zwiększa wchłanianie zwrotne wody w nerkach, ograniczając jej utratę z moczem. Aldosteron wpływa na zatrzymywanie sodu i wody oraz wydalanie potasu. Układ renina–angiotensyna–aldosteron, działając w ścisłej współpracy z hormonami nadnerczy, dopasowuje objętość krwi krążącej do aktualnych potrzeb organizmu, np. przy odwodnieniu czy spadku ciśnienia.
Hormony są również niezbędne do prawidłowego wzrostu i dojrzewania organizmu. Hormon wzrostu, działając wspólnie z hormonami tarczycy, insuliną i czynnikami wzrostu, wpływa na wydłużanie kości, rozwój mięśni, przyrost masy ciała oraz dojrzewanie tkanek. Zaburzenia w wydzielaniu hormonu wzrostu prowadzą do karłowatości przysadkowej lub nadmiernego wzrostu (gigantyzmu) w okresie dzieciństwa, a w wieku dorosłym – do akromegalii.
Układ hormonalny reguluje także cykl dobowy i sen. Melatonina, hormon wytwarzany przez szyszynkę w odpowiedzi na ciemność, wpływa na rytm snu i czuwania oraz pośrednio oddziałuje na inne układy hormonalne. Zaburzenia wydzielania melatoniny, wynikające np. z pracy zmianowej czy nadmiernej ekspozycji na światło niebieskie w nocy, mogą prowadzić do problemów ze snem, zmęczenia i zaburzeń nastroju.
Ważną rolę odgrywa również związek między układem hormonalnym a układem odpornościowym. Hormony takie jak kortyzol modulują odpowiedź zapalną, hamując nadmierną aktywność układu immunologicznego, co ma znaczenie ochronne, ale przy przewlekłym podwyższeniu poziomu kortyzolu może sprzyjać obniżeniu odporności. Z kolei hormony płciowe wpływają na reakcje autoimmunologiczne, co tłumaczy częściowo różnice płciowe w częstości występowania niektórych chorób autoimmunologicznych.
Układ hormonalny a zachowanie i emocje
Choć hormony zwykle kojarzone są z procesami czysto fizjologicznymi, mają one również ogromny wpływ na zachowanie, emocje i funkcje poznawcze. Działają na różne struktury mózgu, modulując odczuwanie przyjemności, lęku, motywacji, a także sposób reakcji na stres. Złożona sieć zależności między neuroprzekaźnikami a hormonami sprawia, że granica między układem nerwowym a dokrewnym jest funkcjonalnie płynna.
Jednym z najbardziej znanych przykładów takiego oddziaływania jest rola kortyzolu w reakcji na stres. Krótkotrwały wzrost jego poziomu mobilizuje organizm do działania: zwiększa dostępność glukozy, podnosi ciśnienie krwi, poprawia zdolność koncentracji na bodźcu zagrożenia. Jednak przewlekłe narażenie na stres psychiczny prowadzi do długotrwałego podwyższenia stężenia kortyzolu, co może skutkować zaburzeniami snu, obniżeniem nastroju, problemami z pamięcią, a także zwiększonym ryzykiem chorób sercowo-naczyniowych i metabolicznych.
Hormony płciowe również modulują zachowanie i emocje. Estrogeny wspierają funkcje poznawcze, wpływają na plastyczność synaptyczną w mózgu oraz uczestniczą w regulacji nastroju. Spadek ich poziomu, obserwowany np. w okresie menopauzy, może wiązać się z wahaniami nastroju, drażliwością, zaburzeniami snu i obniżeniem zdolności koncentracji. Testosteron natomiast bywa łączony z poziomem energii, motywacją i pewnością siebie, choć jego wpływ jest złożony i zależny od indywidualnej wrażliwości organizmu.
Inne hormony, takie jak oksytocyna i wazopresyna, biorą udział w kształtowaniu więzi społecznych i zachowań afiliacyjnych. Oksytocyna, wydzielana m.in. podczas kontaktu fizycznego, karmienia piersią czy porodu, wzmacnia poczucie przywiązania, zaufania i bliskości. W badaniach na zwierzętach i ludziach wykazano jej rolę w budowaniu trwałych relacji partnerskich i rodzicielskich, choć uproszczone przedstawianie oksytocyny jako „hormonu miłości” jest zbyt daleko idącym skrótem.
Współczesna neuroendokrynologia bada także związek hormonów z zaburzeniami psychicznymi. Zaburzenia osi podwzgórze–przysadka–nadnercza obserwuje się m.in. w depresji, zaburzeniach lękowych i zespole stresu pourazowego. Niektóre formy depresji mogą współwystępować z dysfunkcją tarczycy, a wyrównanie poziomu hormonów tarczycowych bywa elementem terapii. Zrozumienie tych powiązań otwiera drogę do bardziej zintegrowanego podejścia do zdrowia psychicznego, uwzględniającego zarówno aspekty neurochemiczne, jak i hormonalne.
Rozwój, starzenie się i plastyczność układu hormonalnego
Układ hormonalny nie jest strukturą statyczną – zmienia się w trakcie całego życia, od życia płodowego aż po późną starość. Już w okresie prenatalnym hormony matki i płodu uczestniczą w kształtowaniu narządów, różnicowaniu płciowym oraz programowaniu metabolicznym, co może wpływać na podatność na choroby w dorosłości. Zaburzenia hormonalne w tym czasie mogą prowadzić do wad rozwojowych, zaburzeń dojrzewania płciowego czy problemów z płodnością.
W okresie dzieciństwa i dojrzewania układ hormonalny odpowiada za harmonijny wzrost i wejście w okres pokwitania. Zmiany w wydzielaniu gonadotropin przez przysadkę inicjują dojrzewanie gonad, wzrost produkcji hormonów płciowych i pojawienie się wtórnych cech płciowych. U chłopców obserwuje się przyspieszenie wzrostu, rozwój masy mięśniowej i zmianę barwy głosu, u dziewcząt – rozwój piersi, zmianę rozmieszczenia tkanki tłuszczowej oraz pojawienie się pierwszej miesiączki.
W dorosłości układ hormonalny stabilizuje się, choć nadal pozostaje dynamiczny i wrażliwy na czynniki środowiskowe, takie jak dieta, aktywność fizyczna, stres, sen czy ekspozycja na substancje chemiczne. Z wiekiem dochodzi jednak do stopniowego osłabienia wydolności niektórych gruczołów. U kobiet jednym z najbardziej wyrazistych etapów jest menopauza, czyli wygasanie funkcji jajników i znaczący spadek poziomu estrogenów oraz progesteronu. Zmiany te mają konsekwencje dla gęstości kości, profilu lipidowego, funkcjonowania naczyń i samopoczucia psychicznego.
U mężczyzn proces ten przebiega mniej gwałtownie, jednak również dochodzi do stopniowego obniżania się stężenia testosteronu, co może objawiać się spadkiem masy mięśniowej, zmęczeniem, obniżeniem libido czy zmianami nastroju. Równolegle zachodzą zmiany w wrażliwości tkanek na hormony, co oznacza, że efekty hormonalne nie zależą wyłącznie od samego poziomu hormonu, ale też od liczby i sprawności jego receptorów.
Plastyczność układu hormonalnego polega na zdolności do adaptacji do warunków środowiska. Przykładowo, regularna aktywność fizyczna poprawia wrażliwość tkanek na insulinę, moduluje wydzielanie hormonów stresu i korzystnie wpływa na profil hormonów płciowych. Z kolei przewlekły stres, niewłaściwa dieta bogata w cukry proste i tłuszcze trans, nadwaga czy brak snu mogą zaburzać subtelną równowagę hormonalną, sprzyjając rozwojowi otyłości, insulinooporności, nadciśnienia i zaburzeń nastroju.
Wpływ środowiska i stylu życia na układ hormonalny
Choć gospodarka hormonalna często postrzegana jest jako coś zdeterminowanego genetycznie i mało zależnego od naszych działań, w rzeczywistości styl życia i ekspozycja środowiskowa mają ogromne znaczenie. Coraz więcej badań wskazuje, że codzienne wybory dotyczące aktywności, żywienia, snu czy stosowanych kosmetyków i tworzyw mogą modyfikować wydzielanie i działanie hormonów.
Jednym z ważnych obszarów jest wpływ substancji chemicznych o działaniu zaburzającym endokrynny system organizmu, zwłaszcza tak zwanych ksenoestrogenów. Są to związki obecne m.in. w niektórych plastikach, pestycydach, środkach czystości czy kosmetykach, które mogą naśladować lub blokować działanie naturalnych hormonów. Długotrwała ekspozycja na nie wiązana jest z zaburzeniami płodności, wcześniejszym dojrzewaniem płciowym, problemami z tarczycą, a nawet wzrostem ryzyka niektórych nowotworów hormonozależnych.
Dieta wpływa na układ hormonalny zarówno bezpośrednio, dostarczając niezbędnych składników do syntezy hormonów, jak i pośrednio, modulując masę ciała i wrażliwość tkanek. Niewystarczająca podaż jodu może prowadzić do niedoczynności tarczycy, a nadmiar cukrów prostych i kalorii – do insulinooporności i hiperinsulinemii. Białko jest konieczne do produkcji wielu hormonów peptydowych, a tłuszcze – zwłaszcza nienasycone kwasy tłuszczowe i cholesterol – stanowią prekursor hormonów steroidowych.
Sen i rytm dobowy to kolejny istotny regulator gospodarki hormonalnej. Niedobór snu zaburza wydzielanie leptyny i greliny – hormonów regulujących apetyt – sprzyjając przejadaniu się i przyrostowi masy ciała. Równocześnie wpływa na poziom kortyzolu, insuliny i hormonów wzrostu. Nieregularne godziny snu i czuwania, typowe dla pracy zmianowej czy częstych podróży między strefami czasowymi, mogą osłabiać samoregulujące się mechanizmy hormonalne, zwiększając ryzyko chorób metabolicznych i sercowo-naczyniowych.
Aktywność fizyczna działa wielopoziomowo. Umiarkowany, regularny wysiłek podnosi wrażliwość tkanek na insulinę, obniża poziom kortyzolu w spoczynku, poprawia profil lipidowy, wspomaga wydzielanie endorfin i innych substancji związanych z dobrym samopoczuciem. Ćwiczenia oporowe sprzyjają zwiększeniu poziomu niektórych hormonów anabolicznych, wspierając budowę masy mięśniowej i wzmacniając kości. Z kolei skrajny, przewlekły wysiłek bez odpowiedniej regeneracji może prowadzić do zaburzeń miesiączkowania, spadku poziomu hormonów tarczycowych i przewlekłego zmęczenia.
Świadomość tych zależności pozwala na bardziej świadome podejście do zdrowia. Choć nie mamy wpływu na wszystkie czynniki kształtujące układ hormonalny, wiele z nich – takich jak dieta, sen, stres i ruch – pozostaje w dużej mierze pod naszą kontrolą. Podejście profilaktyczne, oparte na dbałości o warunki sprzyjające prawidłowej funkcji hormonalnej, staje się ważnym elementem medycyny stylu życia i nowoczesnej profilaktyki chorób przewlekłych.
FAQ – najczęściej zadawane pytania o układ hormonalny
Jak rozpoznać, że mam zaburzenia hormonalne?
Zaburzenia hormonalne mogą objawiać się bardzo różnie, w zależności od tego, który gruczoł jest dotknięty. Typowe sygnały to m.in. nagłe wahania masy ciała, przewlekłe zmęczenie, nadmierna senność lub bezsenność, wypadanie włosów, suchość skóry, zaburzenia miesiączkowania, spadek libido, kołatania serca czy wahania nastroju. Rozpoznanie opiera się na wywiadzie, badaniu fizykalnym i oznaczeniu stężeń hormonów we krwi.
Czy dieta może realnie wpłynąć na moje hormony?
Dieta wpływa na hormony zarówno bezpośrednio, jak i pośrednio. Dostarcza składników potrzebnych do syntezy hormonów (np. jodu dla tarczycy, białka dla hormonów peptydowych, tłuszczów dla hormonów steroidowych), a także kształtuje masę ciała i wrażliwość tkanek na insulinę czy leptynę. Nadmiar cukrów prostych i kalorii sprzyja insulinooporności, a niedobory mikroelementów mogą zaburzać pracę tarczycy. Zbilansowana dieta stanowi podstawę profilaktyki zaburzeń hormonalnych.
Jak stres oddziałuje na układ hormonalny?
Stres aktywuje oś podwzgórze–przysadka–nadnercza, prowadząc do wzrostu wydzielania kortyzolu i adrenaliny. Krótkotrwale pomaga to organizmowi poradzić sobie z zagrożeniem, mobilizując energię i poprawiając koncentrację. Jednak przewlekły stres utrzymuje wysoki poziom kortyzolu, co może zaburzać sen, sprzyjać odkładaniu tkanki tłuszczowej, osłabiać odporność i zwiększać ryzyko depresji oraz chorób sercowo-naczyniowych. Techniki relaksacyjne i higiena snu pomagają ograniczać te skutki.
Czy zaburzenia hormonalne zawsze wymagają leczenia farmakologicznego?
Nie każde zaburzenie hormonalne musi być leczone lekami, choć w wielu przypadkach farmakoterapia jest konieczna, np. przy istotnej niedoczynności tarczycy czy cukrzycy. Łagodniejsze odchylenia można niekiedy korygować zmianą stylu życia: normalizacją masy ciała, poprawą diety, zwiększeniem aktywności fizycznej, redukcją stresu i poprawą jakości snu. O rodzaju terapii decyduje lekarz endokrynolog na podstawie badań, objawów i ogólnego stanu zdrowia pacjenta.